Prise en charge des plaies, informations pour le personnel médical
 Pour soigner des plaies, il est utile de connaître la structure de la peau, les différentes sortes de plaies, les mécanismes de la cicatrisation et les différents pansements existant actuellement sur le marché.
Pour soigner des plaies, il est utile de connaître la structure de la peau, les différentes sortes de plaies, les mécanismes de la cicatrisation et les différents pansements existant actuellement sur le marché.
Medpro.ch vous présente tout d'abord un rappel sur lanatomie de la peau et les différentes phases de la cicatrisation. Un deuxième article sera consacré aux différentes sortes de plaies, quelles soient aigües ou chroniques, et à leur prise en charge par lapplication de différents types de pansements.
Les notions générales sur la peau, définition, anatomie et physiologie
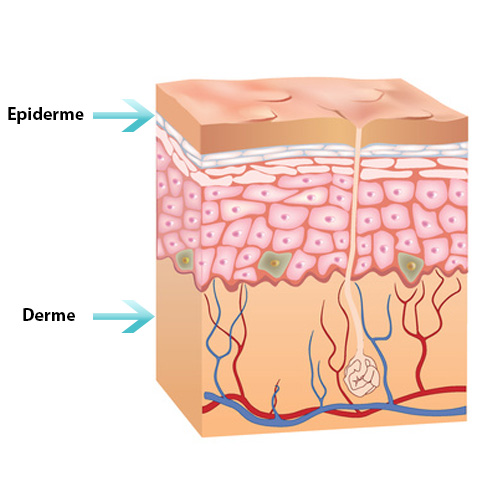
La peau est un organe vivant, membraneux et souple, recouvrant toute la surface du corps. Ainsi, pour la plupart des adultes, cet organe a une superficie denviron 2m2. Elle correspond à 10% du poids corporel. Son épaisseur varie de 1,5 à 4mm, dépendant de la partie du corps : la peau étant plus épaisse au niveau de la voûte plantaire, par exemple.
La peau est constituée de vaisseaux sanguins, de fibres nerveuses, de glandes sudoripares, de glandes sébacées, ainsi que de récepteurs sensoriels.
Ses rôles physiologiques sont nombreux. La peau permet notamment :
- De protéger lorganisme des agressions extérieures, comme les agents physiques et chimiques en formant une barrière imperméable
- De réguler lhydratation de lorganisme
- De réguler la température de lorganisme, par les mécanismes de vasodilatation, de vasoconstriction et dévaporation de la sueur
- De synthétiser la vitamine D, par la transformation du cholestérol sous laction des rayons ultraviolets
- De transmettre les informations de lextérieur, comme le chaud, le froid, la pression, les vibrations, en bref, la sensibilité
Au niveau anatomique, la peau est constituée de trois couches, appelées : épiderme, derme et hypoderme. Lépiderme est la couche la plus superficielle, celle que lon voit. Lhypoderme est la couche la plus basale. Les trois couches se différencient par leurs compositions cellulaires et vasculaires.
Lépiderme est une fine couche non vascularisée, mais fortement innervée. Les cellules épidermiques sont renouvelées tous les mois. Elle assure protection et étanchéité de lorganisme, par la présence de kératinocytes (protection physique), de mélianocytes (protection chimique des rayons UV) et de cellules de Langerhans (protection immunitaire).
Le derme, situé juste en dessous de lépiderme représente le tissu conjonctif de soutien. Il confère à la peau sa résistance et son élasticité, grâce à la présence de fibroblastes, de fibres collagènes et de fibres élastiques. Le derme, richement vascularisé, nourrit lépiderme par diffusion. Le derme, contient également les annexes de la peau, comme les follicules pilo-sébacées, les cheveux, les glandes sudoripares, les ongles.
Lhypoderme est la dernière couche de la peau. Il contient surtout des adipocytes (cellules graisseuses). Lhypoderme est un organe de stockage énergétique. Il a également un rôle dans la régulation thermique du corps.
La cicatrisation des plaies
Une plaie est une déchirure cutanée.
Pour une prise en charge adéquate des plaies, il est utile de connaître les différentes sortes de plaies, leurs origines, les mécanismes, les types et les stades de la cicatrisation.
Le terme de plaie aigüe est utilisé pour les plaies existant depuis 6 semaines au maximum. Passé ce délai, on parlera de plaie chronique.
La cicatrisation est la réparation spontanée du tissu cutané. Selon la plaie (nature et aspect), il sagira dune cicatrisation primaire ou secondaire.
La cicatrisation primaire concerne les plaies aux bords bien rapprochés, lisses et bien vascularisés. La perte de substance est infime. La plaie, propre et non infectée, se cicatrise rapidement, spontanément. La cicatrisation peut être aidée par une suture (steri-strip, fils ou agrafes). La cicatrice est minime.
La cicatrisation secondaire concerne les plaies aux bords éloignés. La perte de substances est importante. En général, les cicatrisations secondaires, bien que naturelles et spontanées, laissent des croûtes et des cicatrices bien visibles, peu esthétiques. Lors de cicatrisation secondaire, il y a souvent une inflammation, des sécrétions et des oedèmes. Elles sont plus douloureuses.
Les phases de la cicatrisation secondaire sont :
- La phase vasculaire avec la formation dun caillot sanguin (croûte), permettant de stopper lhémorragie
- La phase inflammatoire, appelée également détersion, permettant de lutter contre linfection
- La phase de réparation cellulaire, permettant de combler la perte de substance. Pour cela, il y a la granulation et la phase dépithélisation. La granulation consiste en la formation de nouveau tissu conjonctif au fond de la plaie. Lépithélisation représente la prolifération de cellules situées sur le bord de la plaie, afin de la recouvrir.
- La phase de maturation représente le remodelage cicatriciel, pour obtenir une cicatrice résistante.
La cicatrisation secondaire est difficile et lente. Le résultat est souvent médiocre, raison pour laquelle, il est nécessaire de contrôler et daider ce genre de cicatrisation. Laction humaine lors cicatrisation secondaire, est appelée, « cicatrisation dirigée ».
La cicatrisation dirigée se fait en 3 phases : la détersion, la granulation (appelée aussi phase proliférative) et la phase dépidermisation (également appelée réparatrice).
La détersion permet denlever les tissus nécrosés et la fibrine qui empêchent une bonne cicatrisation. Elle se fait en utilisant des compresses et une curette (mécanique), un bistouri (acte chirurgical), ou par lutilisation de pansements appropriés (alginates, hydrogels).
Lors de la granulation, les pansements hydrocellulaires ou vaselinés seront utilisés. Un contrôle des bourgeons est régulièrement effectué. Ces bourgeons assurent le comblement de la plaie, le remplacement de la substance perdue. Les bourgeons ne doivent pas dépasser la plaie, car cela nuit à la cicatrisation, la plaie ne pourra jamais se fermer.
Lépidermisation démarre une fois que la plaie est totalement comblée, grâce à la granulation. Lors de lépidermisation, il est nécessaire dutiliser des pansements non collants. Il est dailleurs nécessaire de laisser les pansements en place durant 2-3 jours, voire 1 semaine. En les changeant trop fréquemment, on peut arracher les bourgeons et empêcher la cicatrisation.
La phase de maturation représente le renforcement en épaisseur du nouvel épiderme.
Les différentes phases se chevauchent partiellement. La phase de détersion dure entre 1 à 4 jours. La phase de granulation dure entre 2à 14 jours. La phase dépidermisation dure entre 3 à 21 jours. Finalement, la phase de maturation dure jusquà 2 ans.
Reconnaître les différentes sortes de plaies et leurs prises en charge par des soins et des pansements adaptés
Une plaie de moins de 4 semaines est dite aigüe. Au-delà, on parle de plaie chronique. Pour favoriser une cicatrisation, il est important déviter une infection et dutiliser un pansement adéquat. Le milieu humide est particulièrement intéressant, car le tissu nécrotique est ramolli, facilement éliminé. La formation dune croûte est évitée, la réparation, lépidermisation sont meilleures. La cicatrisation est plus efficace. De plus, le danger infectieux est écarté.
Les différentes sortes de pansements
Comme il existe plusieurs types de plaies, plusieurs sortes de pansements ont été développés. Les hydrocolloïdes, les hydrocellulaires, les hydrogels, les alginates, les tulles gras, les interfaces et les films de polyuréthane.
Les hydrocolloïdes ont été les premiers pansements développés pour assurer un milieu humide et favoriser la cicatrisation. Ils sont faits de Carboxy Méthyl Cellulose (CMC), qui se gélifie au contact des exsudats. Le changement du pansement se fait selon lexsudat, tous les 5 à 7 jours au maximum. Linconvénient majeur des hydrocolloïdes est lapparition dodeur très forte lors du changement de pansement. De plus, les hydrocolloïdes étant occlusifs, ils sont contre-indiqués chez les personnes diabétiques et lors de plaies surinfectées. Par contre, on les utilisera sur des plaies aigües et des plaies exsudatives non infectées.
Les hydrogels contiennent 80% deau et permettent la détersion et la cicatrisation de plaies peu, voir pas exsudatives (plaies dites sèches). Il faut les laisser en place durant 2 à 3 jours.
Les hydrocellulaires sont des pansements chers, faits de mousse en polyuréthane hydrophile recouvert ou non dun adhésif collant à la peau saine et non à la plaie. Ils sont fortement absorbants, étanches à leau et aux bactéries. Contrairement aux hydrocolloïdes, les hydrocellulaires ne produisent pas dodeur désagréable lorsquils sont enlevés. Ils sont utilisés pour les plaies non infectées, exsudatives et doivent être changés tous les 4 à 7 jours.
Les alginates sont utilisés en compresses ou en mèches lors de plaies infectées, chroniques, hémorragiques. Une fois posées, il faut les recouvrir dun pansement.
Les tulles gras sont des gazes imprégnées de vaseline, employées en fin de cicatrisation. Ces gazes sont à changer tous les jours, car si elles sèchent, elles ne sont plus efficaces.
Les interfaces sont enduites de paraffine, de silicone ou de CMC. Ils sont mis en place durant 3 à 4 jours. Leur retrait est moins douloureux que pour les tulles gras.
Les films de polyuréthane imperméables ou semi-imperméables sont des pansements non absorbants assurant le maintien du milieu humide et la protection contre les agents extérieurs. Ce sont des pansements occlusifs, donc contre-indiqués en cas de diabète, dinfection, chez les personnes immuno-supprimées.
Prise en charge des plaies aigües
Un patient pourra se présenter au personnel médical avec les plaies aigües suivantes : écorchures, déchirures, contusions, coupures, morsures, perforations, brûlures.
Infirmières et médecins pourront suivre ce fil conducteur, leur permettant de prendre en charge le patient de manière adéquate.
En premier lieu, une vue densemble est importante. Le personnel soignant devra commencer par évaluer la situation, puis les antécédents du patient. On sintéressera ensuite à la gravité de la plaie, puis à une prise en charge de cette dernière.
Avant toute manipulation, le personnel soignant veillera à se protéger, par le port de gants, notamment, et à protéger son patient en se désinfectant les mains.
Evaluation de la situation
Durant cette étape, les précieuses informations récoltées seront déterminantes pour le choix de la thérapie.
- Sil y a eu une chute, il sera important de savoir si cela est dû à un malaise, une perte de connaissance. La personne souffre-t-elle dun traumatisme crânien ?
- Le lieu de lincident renseigne sur une éventuelle contamination bactérienne (risque de tétanos au jardin, )
- Si lincident a eu lieu il y a moins de 6 heures, une suture est encore possible, quelle soit chirurgicale ou par le biais de steri-strip, selon la taille de la plaie.
- Il est important de sinterroger sur des allergies éventuelles, ne serait-ce que pour le port de gants adéquats. Chez une personne allergique au latex (elles sont nombreuses), le personnel soignant veillera à porter des gants en vinyle. Les allergies portent aussi sur les médicaments, afin déviter dadministrer des antibiotiques ou autres médicaments pouvant provoquer chez le patient, un choc anaphylactique.
- Létat de santé du patient est primordial. Souffre-t-il de troubles de la coagulation, de HIV, dhépatites, de diabète ? Prend-t-il des médicaments qui pourraient interagir avec les éventuels traitements quon va lui administrer ? Est-ce une femme enceinte ? Car chez cette dernière, il faudra éviter lutilisation diode sur de grandes surfaces.
Evaluation de la plaie
Une fois que lon aura la vue densemble, il faudra évaluer la gravité de la plaie, car toute plaie comporte quatre risques, à savoir une hémorragie, une infection, une atteinte des tissus et des douleurs plus ou moins intenses. Quelle est la surface atteinte, la profondeur de la plaie ?
Premiers soins
Les premiers soins à prodiguer assurent larrêt du saignement (par compression et élévation du membre atteint) et empêchent une dégradation de la blessure. Il sagira ensuite de nettoyer la plaie, de la désinfecter, de la recouvrir dun pansement et de fixer ce pansement à laide dune bande de gaze ou dun sparadrap.
- Avec une solution diluée de bétadine, nettoyer la plaie du centre vers lextérieur pour limiter la prolifération bactérienne et pousser les corps étrangers. Jeter la compresse.
- A laide dune compresse imbibée de sérum physiologique, enlever liode qui peut être allergisant, toujours de lintérieur de la plaie vers lextérieur.
- Mise en place du pansement adapté à la situation et fixation de ce dernier.
Une suture doit être faite si la plaie est profonde de plus de 5mm ou large de plus de 2 cm.
Pour Medpro.ch, par Van Nguyen, pharmacienne
Photo : © Terriana - Fotolia.com